
Przed nami Europejski Dzień Walki z Czerniakiem – 12.05.2020. Warto przypomnieć, że czerniak złośliwy stanowi około 2% wszystkich nowotworów na świecie oraz 1% wszystkich zgonów. Rocznie rozpoznaje się na świecie około 288 000 nowych przypadków, w tym bardzo rzadko w Japonii (100 razy rzadziej niż w Australii) [1]. Zachorowalność na nowotwory złośliwe skóry rośnie szybciej niż na inne nowotwory; za wyjątkiem raka płuc i piersi u kobiet. Podobne trendy obserwuje się w Polsce (tab. 1). W 2017 roku zarejestrowano w Polsce, 3 785 przypadków nowych zachorowań na czerniaka złośliwego skóry (w 2011 r. było to 2 642 przypadków) [2].Umieralność z powodu czerniaka skóry w Polsce jest nieco wyższa (o około 20%) niż średnia dla UE. Taka sytuacja epidemiologiczna stanowiła uzasadnienie dla uruchomienia w Polsce Ogólnopolskiego programu profilaktyki nowotworów skóry. Głównym celem programu profilaktycznego jest zwiększenie świadomości grupy docelowej na temat metod zapobiegania nowotworom skóry i metod samobadania skóry. Na realizację programu składa się: a) komponent edukacyjny skierowany do kadry medycznej i osób będących w grupie ryzyka oraz b) komponent medyczny polegający na udzielaniu świadczeń zdrowotnych (tj. badań video/dermatoskopowych). Projekt realizuje w Polsce sześć jednostek (beneficjentów programu) – jedną z nich jest Wielkopolskie Centrum Onkologii (więcej informacji znajdziecie Państwo na stronie: www.wco.pl/ppns).
Tab. 1. Czerniak złośliwy skóry (C-43), zachorowalność, Polska (Źródło: onkologia.org.pl, data wejścia 28.02.2020)
| Rok | Kobiety | ||
| Liczba |
Wsp. sur (na 100 000 pop) |
Wsp. stand na świat (na 100 000 pop) | |
| 1990 | 500 | 2.6 | 2.0 |
| 1995 | 728 | 3.7 | 2.7 |
| 2000 | 961 | 4.8 | 3.4 |
| 2005 | 1205 | 6.1 | 4.0 |
| 2010 | 1350 | 6.8 | 4.3 |
| 2015 | 1823 | 9.2 | 5.5 |
| Rok | Mężczyźni | ||
| Liczba |
Wsp. sur (na 100 000 pop) |
Wsp. stand na świat (na 100 000 pop) | |
| 1990 | 413 | 2.2 | 2.0 |
| 1995 | 566 | 3.0 | 2.6 |
| 2000 | 770 | 4.1 | 3.3 |
| 2005 | 984 | 5.3 | 4.0 |
| 2010 | 1195 | 6.4 | 4.4 |
| 2015 | 1777 | 9.6 | 6.0 |
| Rok | Ogółem | ||
| Liczba |
Wsp. sur (na 100 000 pop) |
Wsp. stand na świat (na 100 000 pop) | |
| 1990 | 913 | 2.4 | 2.0 |
| 1995 | 1294 | 3.4 | 2.7 |
| 2000 | 1731 | 4.5 | 3.3 |
| 2005 | 2189 | 5.7 | 4.0 |
| 2010 | 2545 | 6.6 | 4.3 |
| 2015 | 3600 | 9.4 | 5.6 |
Wśród czynników ryzyka związanego z rozwojem nowotworów złośliwych skóry wyróżnia się trzy grupy:
- Czynniki genetyczne
- Środowiskowe,
- Choroby ułatwiające (tab. 2).
| Tabela 2. Czynniki ryzyka zachorowania na nowotwory skóry [1] | |
| Czynniki genetyczne |
· Zespół znamion atypowych (FAMS, familial atypical nevi syndrome) · Zaburzenia genetyczne w chromosomach: 1p36, 6q, 7q31, 9p21, 10q23, 11q23; zaburzenia genów p16/CDK4, p14 i p53 · Występowanie czerniaka w rodzinie: – w pierwszym pokoleniu (zwiększenie ryzyka około 200-krotnie) – około 2-4% rejestrowanych czerniaków skóry · Rodzinne zachorowania na nowotwory: xeroderma pigmentosum [istnieją doniesienia, również z badań klinicznych z rnadomizacją, o skutecznej profilaktyce farmakologicznej nie barwnikowych nowotworów skóry za pomocą kwasu all-trans-retinowego (ATRA)]; wrodzony retinoblastoma; zespół Lyncha typu2; zespół Li-Fraumeni, albinizm (bielactwo), raki podstawnokomórkowe (nevoid basal cel syndrome) |
| Czynniki środowiskowe |
· Promieniowanie ultrafioletowe (UVA, UVB) · Ekspozycja na substancje chemiczne · Promieniowanie jonizujące – głównie raki skóry |
| Choroby ułatwiające |
· Immunosupresja (np. transplantacje, chłoniaki) · Zmiany stanu hormonalnego · Przewlekłe zakażenia (w tym HPV 16 i 18) – dla raków skóry |
Zwiększone ryzyko zachorowania na czerniaki i inne nowotwory złośliwe skóry ma związek z wieloma czynnikami, do których należą [3]:
- mnogie znamiona – liczba znamion jest ważnym czynnikiem ryzyka zachorowania na czerniaki. Wykazano zależność pomiędzy liczbą znamion i ekspozycją na słonce u osób u osób w dzieciństwie i wieku młodzieńczym. U osób z minimum 5 znamionami o wielkości powyżej 6 mm ryzyko zachorowania na czerniaka jest 3-krotnie wyższe niż u osoby bez znamion. U osób z zespołem znamion atypowych (minimum 50 znamion o średnicy powyżej2 mm) ryzyko wzrasta 10 – krotnie. Zespół znamion atypowych bardzo często towarzyszy tak zwanym rodzinnym zachorowaniom na czerniaki,
- znamiona wrodzone – występują u około 1% populacji, czerniaki najczęściej rozwijają się w tak zwanych znamionach olbrzymich (tj. o średnicy powyżej 20 cm),
- przebyty czerniak lub inne nowotwory złośliwe skóry w wywiadzie – przy dodatnim wywiadzie rodzinnym w kierunku czerniaka u około 5-10% chorych wyleczonych z poprzedniego czerniaka można spodziewać się ponownego wystąpienia nowotworu. W przypadku czerniaków rodzinnych ryzyko ponownego rozwoju nowotworu jest wyższe (8% chorych z licznymi czerniakami – mutacje w genie sypresorowym CDKN2A). Dodatni wywiad rodzinny w kierunku czerniaka 3-8-krotnie zwiększa ryzyko zachorowania na ten nowotwór. Mutacje genu B-RAF (głownie V600E) są zaangażowane w sporadyczne czerniaki skóry,
- wiek i płeć – ryzyko zachorowania na czerniaki zwiększa się z wiekiem i jest większe u kobiet,
- fototyp skóry – na zachorowanie zwłaszcza narażone są osoby rasy białej, o rudych/jasnych włosach, niebieskich oczach, z piegami (pheomelanina v. eumelanina; tab. 3)
Tabela 3. Wpływ fototypu skóry na ryzyko zachorowania na NZS [4}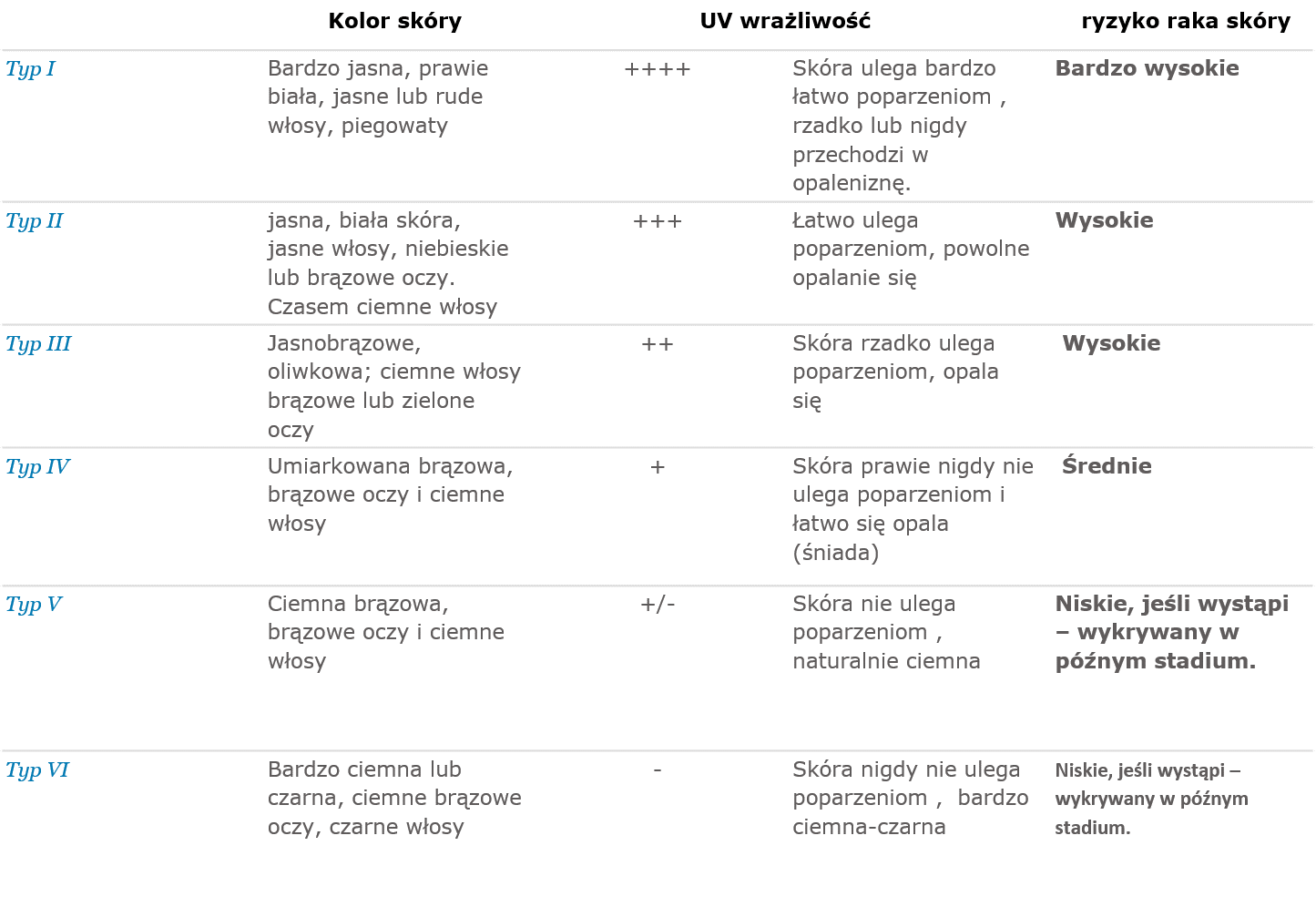
- Ekspozycja na promieniowanie słoneczne i sztuczne ultrafioletowe (łóżka opalające, solaria, PUVA, zamieszkiwanie w miejscach nasłonecznionych), jest prawdopodobnie głównym czynnikiem środowiskowym odpowiedzialnym za rozwój nowotworów skóry, w tym także czerniaków. Prawdopodobieństwo powstania nowotworów jest związane z dawką promieniowania UV, jego charakterem i typem skóry,
- Oparzenia słoneczne (zwłaszcza przebyte w dzieciństwie),
- Inne czynniki – u chorych po transplantacji narządów otrzymujących przewlekłą immunosupresję ryzyko pojawienia się czerniaków wzrasta 3 – krotnie w porównaniu z grupą kontrolną. Szczególnie narażeniu na rozwój tego nowotworu są chorzy na xeroderma pigmentosum.
Literatura:
- 1. J Appl Phycol/Epub/2016.
- 2. KRN/onkologia.org.pl/2020.
- 3. Złośliwe nowotwory skóry. Praktyczny przewodnik dla lekarzy/Via Medica/2011.
- 4. ECAC/ cancer-code-europe.iarc.fr/2020.











